مجله پزشکی پارسامگ
علل زخم های دیابتی و درمان آن ها
فهرست مطالب
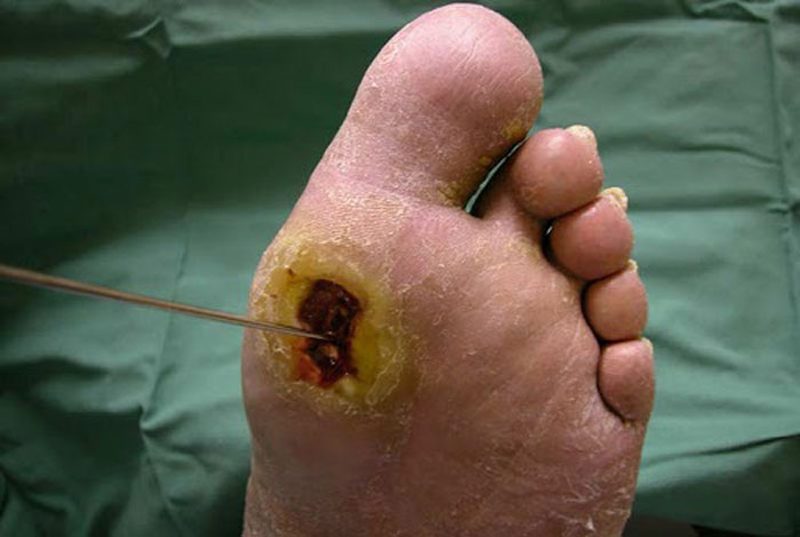
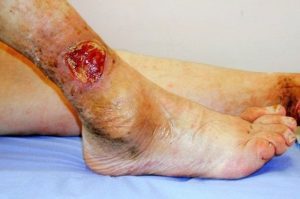
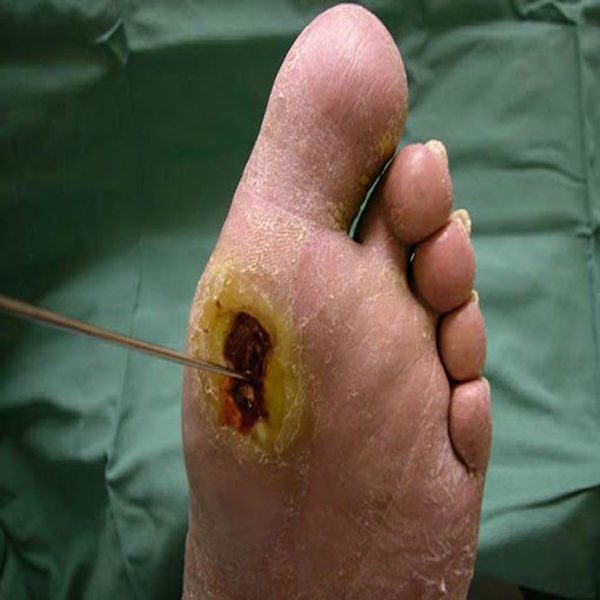
زخم پای دیابتی یک زخم باز است که تقریباً در 15 درصد از بیماران دیابتی ایجاد می شود و معمولاً در پایین پا قرار دارد. از بین افرادی که دچار زخم پا می شوند، شش درصد به دلیل عفونت یا سایر عوارض مرتبط با زخم در بیمارستان بستری خواهند شد. دیابت علت اصلی قطع عضو غیرتروماتیک اندام تحتانی است و تقریباً 14 تا 24 درصد از بیماران مبتلا به دیابت که دچار زخم پا می شوند، قطع عضو می شوند. اما تحقیقات نشان داده است که ایجاد زخم پا قابل پیشگیری است.
زمینه دیابت شایع ترین بیماری متابولیک در جهان است که میزان شیوع آن در حال افزایش است. در حال حاضر 366 میلیون نفر در جهان از دیابت رنج می برند و پیش بینی می شود این رقم تا سال 2030 به بیش از نیم میلیارد نفر برسد. مرحله نهایی بیماری کلیوی، عفونت پا و نابینایی از عوارض شایع دیابت هستند که کیفیت زندگی بیماران را به شدت تحت تاثیر قرار می دهد. قطع عضو، کمای هیپوگلیسمی، نابینایی و پیشرفت دیابت به عنوان چهار پیامد برجسته دیابت شناسایی شده است. زخم پای دیابتی شایع ترین عارضه دیابت در بزرگسالان است که به دلیل نوروپاتی و کاهش گردش خون محیطی رخ می دهد. شیوع زخم پای دیابتی در جهان 6.3 درصد بود که در مردان بیشتر از زنان و در بیماران دیابتی نوع II بیشتر از دیابت نوع I است.
بحث زخم پای دیابتی به دلیل پاسخ سخت آن، یکی از مشکلات شایع ناشی از عوارض دیابت نوع 2 است. عوارض و هزینه های بالای درمان، بار قابل توجهی را بر نظام سلامت فردی و جامعه تحمیل می کند. در گزارشی، بیمار معاینه شده دارای زخم پای دیابتی بود که به درمان های رایج پاسخ نمی داد. امروزه تمامی درمان های زخم پای دیابتی با وسعتی برای جلوگیری از قطع عضو بر بهبود زخم تاثیر نسبی دارد. از این رو، در این مقاله سعی شده است تا با ادغام این دانشکدهها، از مؤثرترین و ایمنترین روشها در دانشکده های طب مدرن و سنتی برای مراقبت های بهداشتی و درمانی بیمار استفاده شود.
از علل اصلی زخم های دیابتی:
شایع ترین علل زخم های دیابتی عبارتند از نوروپاتی دیابتی، تغییر شکل ساختاری پا و بیماری انسداد شریان محیطی. یک معاینه فیزیکی دقیق، همراه با آزمایش تک رشتهای برای نوروپاتی و آزمایش غیرتهاجمی برای نارسایی شریانی، میتواند بیمارانی را که در معرض خطر ابتلا به زخم پا هستند شناسایی کرده و بیمارانی را که قبلا زخم یا سایر عوارض پای دیابتی دارند، بهطور مناسب طبقه بندی کند. آموزش بیمار در مورد بهداشت پا، مراقبت از ناخن و کفش مناسب برای کاهش خطر آسیبی که می تواند منجر به تشکیل زخم شود، بسیار مهم است. پیروی از یک رژیم مناسب، تشخیص و طبقه بندی می تواند ارتباط بین پزشک خانواده و فوق تخصص دیابت را بهبود بخشد و درمان مناسب عوارض را تسهیل کند. این رویکرد تیمی ممکن است در نهایت منجر به کاهش قطع عضو اندام تحتانی مرتبط با دیابت شود.
چه افرادی دچار زخم های دیابتی می شوند؟
هر کسی که دیابت دارد ممکن است به زخم پا مبتلا شود. بومیان آسیایی، آمریکایی های آفریقایی تبار، اسپانیایی تبارها و مردان مسن بیشتر در معرض ابتلا به زخم هستند. افرادی که از انسولین استفاده می کنند، مانند بیماران مبتلا به بیماری کلیوی، چشمی و قلبی مرتبط با دیابت، در معرض خطر بیشتری برای ابتلا به زخم پا هستند. اضافه وزن و مصرف الکل و تنباکو نیز در ایجاد زخم پا نقش دارد.
وجود زخم پای دیابتی منجر به چه چیزی می شود؟
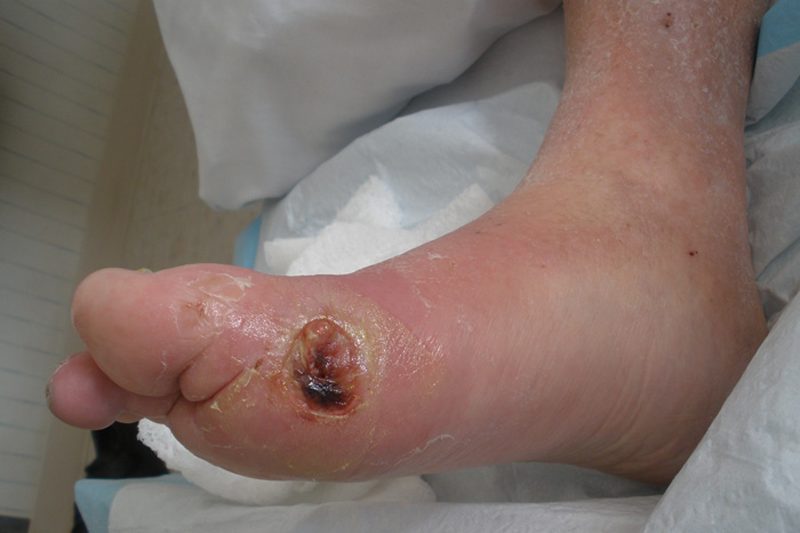
وجود زخم پای دیابتی می تواند منجر به ناتوانی دائمی و قطع عضو ناشی از عفونت شود. میزان قطع عضو در بیماران دیابتی 30 تا 40 برابر بیشتر از بیماران غیر دیابتی است. قطع اندام تحتانی در نتیجه دیابت به عنوان یک شاخص کلیدی کیفیت مراقبت از پا در نظر گرفته می شود . میزان مرگ و میر 5 ساله بیماران مبتلا به زخم پای دیابتی 50 درصد است که بیش تر از میزان مرگ و میر بیماران مبتلا به سرطان پروستات و پستان و بیماری هوچکین است . از آن جا که بخش عمده ای از مراقبت های دیابت توسط خود بیماران ارائه می شود، کنترل موفقیت آمیز بیماری به شدت به مهارت های آن ها بستگی دارد . بیش از نیمی از زخم های پای دیابتی با آموزش صحیح قابل پیشگیری است، بنابراین ارائه آموزش های خود مدیریتی به بیماران باید در اولویت برنامه های پیشگیری از زخم پای دیابتی قرار گیرد.( خودمراقبتی پای دیابتی به گروهی از رفتارهای خود مدیریتی اطلاق می شود که می تواند بروز زخم و قطع پا را کاهش دهد. داشتن یک ابزار استاندارد معتبر و قابل اعتماد برای سنجش خودمراقبتی پا در بیماران دیابتی ضروری است.)
زخم های دیابتی که منجر به قطع عضو می شوند؟
دسته ای از زخم های دیابتی که منجر به قطع عضو می شود با تشکیل زخم های پوستی شروع می شود. تشخیص زودهنگام و درمان مناسب این زخم ها ممکن است از 85 درصد از قطع عضو جلوگیری کند. کاهش میزان قطع عضو در بیماران دیابتی پزشکان خانواده در حصول اطمینان از اینکه بیماران دیابتی مراقبت های اولیه و بهینه را برای زخم های پوستی دریافت می کنند، نقش اساسی دارند. اغلب پزشکان مراقبت های اولیه به ندرت معاینات پا را در بیماران دیابتی در طول ویزیت های معمول مطب انجام می دهند. زیرا پاهای بیماران دیابتی بستری در بیمارستان نیز ممکن است به اندازه کافی ارزیابی نشود.
درمان زخم های دیابتی به چه عواملی بستگی دارد؟
بهبودی به عوامل مختلفی بستگی دارد، مانند اندازه و محل زخم، فشار روی زخم ناشی از راه رفتن یا ایستادن، تورم، گردش خون، سطح گلوکز خون، مراقبت از زخم و آنچه روی زخم اعمال میشود. بهبودی ممکن است در عرض چند هفته اتفاق بیفتد یا چند ماه طول بکشد. بهترین راه برای درمان زخم پای دیابتی در قدم اول جلوگیری از ایجاد آن است. دستورالعمل های توصیه شده شامل مراجعه مرتب و پی در پی به متخصص پا است. او می تواند تعیین کند که آیا شما در معرض خطر ابتلا به زخم پا هستید یا خیر و استراتژی هایی را برای پیشگیری به کار می برد.
درمان زخم های دیابتی از دیدگاه طب سنتی:
در طب سنتی تعریف خاصی از زخم پای دیابتی وجود ندارد و از این رو روش تشخیص و درمان خاصی برای زخم پای دیابتی در طب سنتی بر اساس شواهد موجود در کتاب های طب سنتی وجود ندارد. با توجه به مشکل دیابت در طب سنتی به آن دیابت می گویند که با فیزیوپاتولوژی دیابت کاملاً متفاوت است. بنابراین می توان نتیجه گرفت که طب سنتی تعریف خاصی برای دیابت ندارد، اما با دانش طب سنتی می توان به این بیماران کمک کرد. به عبارت دیگر اگر بخواهیم دیابت و زخم پای دیابتی را بر اساس متن ها و مطالب طب سنتی درمان کنیم، موفق نمی شویم. با این حال، پزشکی که فیزیوپاتولوژی دیابت را بر اساس طب مدرن و همچنین طب سنتی می داند، می تواند این دو مکتب درمانی را برای درمان این بیماری و عوارض آن به طور موثر ترکیب کند.
آیا درمان زخم دیابتی از طریق عسل امکان پذیر است؟
قرن هاست که از عسل در التیام زخم ها استفاده می شود. علیرغم این که موارد متعددی برای اثربخشی عسل در بهبود زخم گزارش شده است، شواهد علمی کمی وجود دارد که این درمان را تایید می کند. چندین ارزیابی بالینی اثربخشی عسل را در درمان زخم ها و سوختگی ها نشان داده است. با این حال، استفاده از عسل به درمان غیر استاندارد محدود می شود. علاوه بر این، مطالعات نشان داده اند که عسل از رشد باکتری ها نیز جلوگیری می کند، اما مکانیسم این اثر به طور کامل شناخته نشده است. در برخی بیماران، پانسمان روزانه با عسل بهبود زخم را تسریع می کرد و بنابراین عفونت را به طور کامل درمان می کرد.
عواملی که توجه به آن ها در طول درمان خطر عفونی شدن زخم ها را کاهش می دهد:
- سطح گلوکز خون را تحت کنترل شدید نگه دارید.
- زخم را تمیز و بانداژ نگه دارید.
- زخم را هر روز با استفاده از پانسمان یا باند زخم تمیز کنید.
- پابرهنه راه نروید.
نحوه چک کردن پاها برای درمان و جلوگیری زخم دیابتی:
یادگیری نحوه چک کردن پاها برای تشخیص هر چه زود تر یک مشکل بالقوه بسیار مهم است. پاهای خود را هر روز به خصوص بین انگشتان پا و کف پا از نظر بریدگی، کبودی، ترک، تاول، قرمزی، زخم و هرگونه نشانه غیرطبیعی بررسی کنید. هر بار که به پزشک مراجعه میکنید، کفشها و جوراب های خود را درآورید تا پاهایتان معاینه شوند. هر مشکلی که کشف می شود باید در اسرع وقت به پزشک متخصص پا یا متخصص پزشکی گزارش شود. بهترین روش برای بهبود موفقیت آمیز زخم، مراقبت های پزشکی منظم برای کودکان برای اطمینان از مراقبت های زیر است:
- کاهش قند خون
- دبریدمان مناسب زخم ها
- درمان هر گونه عفونت
- کاهش اصطکاک و فشار
- بازگرداندن جریان خون کافی
اقدامات دارویی برای درمان زخم دیابت:
با توجه به خلق و خوی بیمار ها از گیاهان دارویی و داروهای ترکیبی استفاده می شود. در این مورد از گیاهان دارویی مانند بابونه، ترش، آویشن، نعناع، سیاه دانه و گل همیشه بهار به عنوان عوامل ضدالتهابی استفاده می شود و از گیاهان مخاطی، گل رز به دلیل خاصیت آب رسانی استفاده می شود. زخم ها هر شب تا پایان درمان با عسل پانسمان می شود. علاوه بر این، توصیه هایی نیز برای درمان دیابت مدرن از جمله قرص گلی بن کلامید 5 میلی گرم دو بار در روز به بیمار داده می شود.
شبکههای اجتماعی پارساطب
محصولات پیشنهادی

پانسمان ریبون گاز تریتا Ribbon Gauze Treetta
800,000 تومان
پانسمان هیدروکلوئید نازک استاپ مد OSTUPMED
79,500 تومانژل لوبریکانت جمع کننده عصاره انار بانوان کاراژل 75 میلی لیتر
بالش دور گردنی الیافی یونیک
مقالات پر بازدید پارسا مگ
نوشتههای تازه
- تفاوت ژیلت و تیغ اصلاح | فرق ژیلت با تیغ صورت و بدن چیست؟
- عمل ابدومینوپلاستی چیست؟ همه چیز درباره جراحی زیبایی شکم
- فیلم آموزشی نحوه بستن گن غبغب : مدت زمان و نکات مهم مراقبتی
- جوراب ضد آمبولی چیست؟ تفاوت با جوراب واریس، فواید، قیمت و بهترین برندها
- عوارض قوز کردن چیست و چگونه با قوزبند از درد و آسیب ستون فقرات پیشگیری کنیم؟