مجله پزشکی پارسامگ
در مراقبت از پای دیابتی به چه نکاتی باید توجه کرد؟
فهرست مطالب
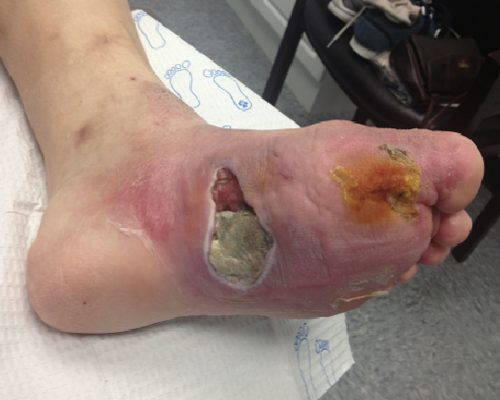
زخم های پای دیابتی زخم هایی هستند که به دلیل سطوح نامنظم قند کنترل نشده در نتیجه بیماری های عروقی مانند اختلال گردش خون در وریدهای پا، تنگ شدن رگ های زیر زانو، کلسیفیکاسیون یا انسداد , اکسیژن رسانی و تغذیه ناکافی بافت ایجاد می شوند و مراقبت از پای دیابتی جزو مهم ترین مراحل درمان در بیماران دیابتی است.
زخم پای دیابتی چگونه ایجاد می شود؟
عوامل دیگری که باعث ایجاد این زخم ها می شوند کلسترول بالا، فشار خون بالا یا سیگار کشیدن است.
وقتی صحبت از اختلالات گردش خون مانند تنگی و انسداد در رگهای پا و ساق پای بیمار می شود، اکسیژن و مواد مغذی کافی که بافتها را تغذیه می کنند، نمی توانند در منتهیترین قسمت بدن به پاها برسد. این وضعیت باعث مرگ بافت ها و حتی ایجاد قانقاریا در آینده می شود. به دلیل گرفتگی عروق، زمان درمان عفونتی که ممکن است در زخم ایجاد شود نیز طولانی می شود زیرا آنتی بیوتیک ها با سرعت و زمان مطلوب به بافت ها نمی رسند و ممکن است مشکلاتی در درمان زخم ایجاد شود.
در درمان و دیابت کنترل نشده؛ مشکلات مربوط به اعصاب در پاها و ساق پاها نوروپاتی را نشان می دهد که باعث کاهش حس درد، دما و لمس بیمار می شود. ناتوانی در احساس درد اجسام خارجی مانند ناخن و سوزن که به دلیل از دست دادن حس باعث سوراخ شدن پا می شود باعث می شود که دیر متوجه زخم شد. چنین صدمات نادیده گرفته ای همچنین راه را برای عفونت زخم پای دیابتی هموار می کند و زخم های کوچک می توانند به سرعت رشد کنند بدون اینکه متوجه شوید.
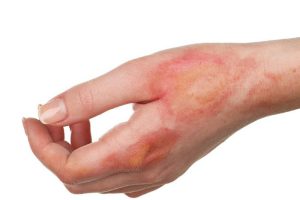
سوختگی ممکن است در بیماران دیابتی نیز رخ دهد که از سردی پاهای خود شکایت دارند و برای گرم شدن پاهای خود را به اجاق گاز یا بخاری نزدیک می کنند.
از آنجایی که ناخن های فرورفته باعث درد نمی شوند، بیمار تنها زمانی متوجه این وضعیت می شود که عفونت رخ دهد و پا متورم شود.
باز هم خشکی پا ناشی از نوروپاتی اتونومیک یک عامل خطر مهم در باز شدن زخم های پا به دلیل حساسیت پوستی است.
چرا باید از بیماری دیابت در زخم پای دیابتی بترسیم؟
گفته می شود که امروزه تقریباً 350 میلیون نفر در جهان به دیابت مبتلا هستند. بیان شده است که بروز دیابت از اولین گزارش جهانی منتشر شده توسط سازمان بهداشت جهانی در سال 1980، 4 برابر شده است و توضیح داده می شود که این افزایش چشمگیر به دلیل افزایش دیابت نوع 2 به دلیل افزایش اضافه وزن و چاقی است.
تنظیم نشده، یعنی سطح قند کنترل نشده دو مشکل مهم در پا ایجاد می کند. یکی از آنها نوروپاتی، یعنی آسیب عصبی و دیگری آسیب عروقی است. آسیب عروقی می تواند به شکل باریک شدن شریان ها، تشکیل پلاک، کلسیفیکاسیون یا انسداد کامل باشد. نوروپاتی بیماری است که مشکلات مختلفی را در نواحی مختلف نشان می دهد. به عنوان مثال «نوروپاتی حرکتی» که باعث ضعیف شدن عضلات پا می شود، «نوروپاتی حسی» که باعث از دست دادن حسی مانند گرما، سرما و درد می شود و «نوروپاتی خودکار» که باعث خشکی، ترک و حساسیت در پا می شود. این مشکل مهم ترین عاملی است که باعث ایجاد زخم پا در بیماران دیابتی می شود.
از آنجایی که زمان بهبود زخم پای دیابتی طولانی تر می شود، ممکن است کنترل عفونت دشوارتر شود. در این مورد، وضعیتی که ما سپسیس می نامیم ممکن است با مخلوط شدن عفونت در خون ایجاد شود. این وضعیت می تواند منجر به نتایج خطرناکی شود که ممکن است منجر به از دست دادن بیمار شود و گاهی اوقات پیشرفت عفونت در بافت به استخوان های پا باعث از دست دادن اندام می شود. این عفونت که برای مدت طولانی قابل کنترل نیست، ممکن است برای کلیه های بیمار مشکلاتی ایجاد کند، زیرا باعث طولانی شدن پروسه مصرف آنتی بیوتیک می شود.
زخم پای دیابتی چگونه باید درمان شود؟
پروتکل درمان زخم بسته به فرد و بیمار متفاوت است و تعیین علت یا علل با توجه به زخم موجود در پا، اصلاح و رفع آنها باید اولین هدف باشد.
اگر حال عمومی بیمار بد باشد، یعنی; اگر مشکلات متابولیک شدیدی مانند عفونت شدید، قند بالا، سوء تغذیه، مشکلات کلیوی، سطح خون پایین وجود داشته باشد، ممکن است بیمار نیاز به درمان بستری داشته باشد تا این مشکلات برطرف شود. پس از اصلاح وضعیت عمومی یا عدم وجود این تصویر، بیمار می تواند خدمات درمان زخم را با مراقبت از پای دیابتی در منزل یا پیگیری سرپایی دریافت کند.
در هر صورت باید عفونت را از بین برد، گرفتگی عروق پا را باز کرد، درمان دیابت را تنظیم کرد، پای آسیب دیده را از زیر بار برداشت، پانسمان مناسب مراقبت از زخم را برای زخم تعیین کرد و برنامه مراقبتی تهیه کرد.
آیا قطع عضو سرنوشت است؟ آیا این یک تصمیم اولیه است؟
آمپوتاسیون فرآیند برداشتن اندامی (انگشت، پا، ساق و غیره) است که تصمیم بر این است که دیگر التیام نمی یابد، با بریدن آن از بدن به طوری که به سایر بافت های سالم آسیب نرساند.
در برخی موارد پای دیابتی؛ مشخص شده است که عروق گرفتگی دارند، سطح عفونت بالاست، التهاب به کل پا سرایت کرده است، انگشت قانقاریا است، پا یا انگشت دیگر خونرسانی نمی شود، عفونت بافت به سمت استخوان ها پیشرفت کرده است و در نتیجه استئومیلیت رخ داده است و می توان تصمیماتی برای قطع زانو یا کل پا گرفت.
با این حال، تمیز کردن ناحیه آلوده اغلب می تواند راه حلی در چنین مواردی باشد. بسته به وضعیت انسداد می توان رگ های مسدود شده را با روش های جراحی یا آنژیو باز کرد و با بسیاری از روش های اکسیژن رسانی موجود می توان اکسیژن رسانی به بافت انجام داد، اندام را بدون رفتن به قطع عضو نجات داد یا سطح قطع عضو را کاهش داد.
اگرچه تمام این روند درمانی اعمال شده است، اما اگر همه روش ها امتحان شده و نتیجه ای حاصل نشده باشد، باید تصمیم قطع عضو گرفته شود. در شرایط امروزی، پیشگیری از قطع عضو در زخم پای دیابتی که زود تشخیص داده شده است، با روش های نوین درمانی درمان زخم بسیار امکان پذیر است. تا حد امکان نباید تصمیمات قطع عضو بگیریم یا از آن جلوگیری کنیم زیرا احتمال قطع عضو دوم در 5 سال اول در این بیماران 50 درصد است و امید به زندگی در 50 درصد افراد قطع عضو شده به طور متوسط 5 سال کاهش می یابد.
در مراقبت از این بیماری به چه نکاتی باید توجه کرد؟
اگر بیمار دیابتی حس در پا را از دست بدهد، می تواند هر روز عصر با کمک آینه پاهای خود را کنترل کند . باید از نظر تغییر رنگ پوست، قرمزی، بریدگی، تاول، قارچ یا زخم تازه باز شده بررسی شود. اگر وضعیت جسمانی یا عملکردهای بینایی بیمار برای این کار مناسب نیست، این بررسی ها باید توسط مراقب یا یکی از بستگان او انجام شود.
بیمار برای گرم کردن پاهای خود نباید خیلی به منابع گرمایی مانند اجاق گاز، بخاری برقی یا بخاری نزدیک شود. هرگز سعی نکنید پاها را با کیسه آب گرم ، گرم کنید. زیرا حتی اگر پاها به دلیل از دست دادن حس (نوروپاتی) بسوزند، این امر احساس نمی شود و سوختگی جدی در پا ایجاد می شود.
در این بیماران باید جوراب های سفید نخی ترجیح داده شود تا ترشح یا زخم راحت تر دیده شود.
انتخاب کفش نیز موضوع بسیار مهمی است. کفش راحت، نرم، پنجه گرد، کفش بدون درز با کف لاستیکی و ارتفاع حداقل 3 سانتی متر از سطح زمین ترجیح داده شود. در صورت امکان پس از اندازه گیری های خاص و آنالیز راه رفتن و نقشه های فشرده سازی در مراکز پروتز ارتز، کفش های مخصوصی که بار را به طور یکنواخت بر روی کف پا توزیع می کند ترجیح داده شود. علاوه بر این، کفش های پاشنه بلند، کفش های باز یا باریک هرگز نباید ترجیح داده شوند. از راه رفتن با پای برهنه بخصوص در استخرها یا سواحل خودداری کنید تا در تابستان از بریدگی شن و ماسه در امان باشید.
پوست پا باید همیشه مرطوب نگه داشته شود. برای این کار می توان از کرم های مراقبتی کم اوره استفاده کرد. پوست های خشک پا و ترک های پاشنه می توانند سریع تر از حد معمول آسیب ببینند و به زخم های عفونی تبدیل شوند.
پاها را باید در برابر ایجاد پینه محافظت کرد و پینه های تشکیل شده یا سخت را هرگز نباید با سنگ پا برداشت. پینه را هرگز نباید با اشیایی مانند چاقو و غیره برش داد. از آنجایی که به دلیل نوروپاتی هیچ حسی وجود نخواهد داشت، عمق بریدگی قابل توجه نیست و ممکن است به دلیل عفونت از دست دادن اندام ها رخ دهد که به همین دلیل ممکن است ایجاد شود. . نمونه های متعددی از این موقعیت ها وجود دارد.
برای مراقبت از پای دیابتی ، باید مطمئن ترین انتخاب برای دریافت خدمات از یک متخصص پا باشد، یک متخصص پا که در این شغل آموزش دیده است. مهم ترین نکته ای که در دریافت خدمات از این مراکز باید در نظر گرفته شود، استریل و ضدعفونی مواد مصرفی و محیط است. مواد مورد استفاده باید از بسته های استریل در مقابل شما باز شوند.
چرا مراقبت از پای دیابتی مهم است؟
اگر زخم پای دیابتی ایجاد شده باشد و در بیماران دیابتی بهبود نیابد، این نشان دهنده روندی است که می تواند با سرعت بالایی به قطع عضو برسد. به همین دلیل است که مراقبت از پای دیابتی مهم است.
شبکههای اجتماعی پارساطب
محصولات پیشنهادی

پانسمان ریبون گاز تریتا Ribbon Gauze Treetta
800,000 تومان
پانسمان هیدروکلوئید نازک استاپ مد OSTUPMED
79,500 تومانژل لوبریکانت جمع کننده عصاره انار بانوان کاراژل 75 میلی لیتر
بالش دور گردنی الیافی یونیک
مقالات پر بازدید پارسا مگ
نوشتههای تازه
- تفاوت ژیلت و تیغ اصلاح | فرق ژیلت با تیغ صورت و بدن چیست؟
- عمل ابدومینوپلاستی چیست؟ همه چیز درباره جراحی زیبایی شکم
- فیلم آموزشی نحوه بستن گن غبغب : مدت زمان و نکات مهم مراقبتی
- جوراب ضد آمبولی چیست؟ تفاوت با جوراب واریس، فواید، قیمت و بهترین برندها
- عوارض قوز کردن چیست و چگونه با قوزبند از درد و آسیب ستون فقرات پیشگیری کنیم؟